sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。

注目される免疫細胞療法「NKT細胞標的治療」はステージやがん種にかかわらず行えるがん治療で、「乳がん」の場合にも受けられます。実際に乳がんを患い、NKT細胞標的治療を受けた人の症例をご紹介します。
左胸のしこりに気付いたCさん(35歳・女性)は、婦人科を受診して乳がんの疑いを指摘され、大学病院で精密検査を行ったところステージⅢの乳がんと診断されました。
担当医には手術を勧められましたが、Cさんは結婚前であったことから手術も抗がん剤治療も拒み、なんと気功で治すことを考えました。当然治るわけはなく、1年後には肝臓に転移してステージⅣに。さらに、左乳腺の外側から下の内側まで全体的に結節が癒合して硬くなり、見た目でも腋窩リンパ節が腫れているのが分かるような状態になってしまいました。
Cさんはそれでも手術や抗がん剤治療を拒み、ホルモン療法を受けましたが、良い結果は出ず。そんなときにNKT細胞標的治療を知り、チャレンジすることにしたのです。
そして1回目の投与で、さっそく変化が現れました。皮膚転移により胸にできていたカサブタが一部取れ始めたのです。2回目の投与後にはリンパ節の腫れが引き、3回目の投与後には乳房の硬さが和らいでいました。そして4回目の投与が終わり、大学病院で検査を受けると、肝臓やリンパ節の病床が縮小していたのです。
腫瘍マーカーの数値も、「CEA」が6.7→2.5に、「CA15-3」が56.6→27.5に、「NCC-ST-439」が27.1→16.1に下がっていました。
これならば、手術を受ければ治る可能性が高いと思われましたが、Cさんはやはり手術を拒否。大学病院では、薬を変えてホルモン療法を続けることになりました。
その後、白血球の数値は1880にまで下がり、半年後には皮膚転移で乳頭に現れていた腫瘍が15mm→9mmに。乳腺の外側の腫瘍も12mm→7mmまで縮小していました。さらに2ケ月ほど経つと、「CEA」が1.7、「CA15-3」が7.3、「NCC-ST-439」が6.4と、標準値内まで下がっていたのです。
そこで、次は「血管内塞栓療法」を行うことになりました。血管内塞栓療法は、血管にカテーテルを挿入し、血管を詰まらせる物質を病巣に注入して塞ぎ、がんに栄養が届かないようにする治療です。
ところが半年後、一度は改善した肝臓に小さな転移が確認されました。しかし皮膚転移の方は良好で、「CEA」「CA15-3」「NCC-ST-439」の数値もさらに下がっていたため、血管内塞栓療法が続けられました。
その後、引き続きの血管内塞栓療法を行いながら、2回目のNKT細胞標的治療を実施することに。多臓器に転移があるステージⅣの状態から手術せずにここまで改善がみられたことで、治療にあたる医師も看護師も皆、「このまま切らずに完治させたい」という思いを強くしているようです。
こういった効果を可能にする、NKT細胞の力や働きについては、こちらにまとめています。

※この症例は、「がんと闘うNKT細胞標的治療」に掲載されています。当著では、その後の経過などについても、くわしく紹介されています。
理研免疫再生医学によるNKT細胞標的治療「RIKEN-NKT®」を提供している医療法人眞愛会 伊東くりにっくの伊東先生による著書。
Cさんの例のように、NKT細胞標的治療は乳がんに対しても有効な治療を行えます。もちろん、他のがんも同様です。
当サイトでは、ほかの部位のがん、「胃がん」、「肺がん」、「結腸がん」、「咽頭がん」でそれぞれNKT細胞標的治療を受けた患者さんの症例を紹介しています。
乳がんは、乳房の乳腺組織に発生するがんのことです。主に乳汁を運ぶ乳管から発生しますが、乳汁がつくられる乳腺小葉からも発生することがあります。
多くの患者は女性ですが、男性にも発症する可能性があり、男性の場合も多くは乳管からがんが発生します。
また、転移をすることもあり、多くは乳房周辺のリンパ節、骨や肺に転移します。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/about.html
2019年の乳がん患者数は、97,812例(男性670例、女性97,142例)となっており、圧倒的に女性が多くなっています。
また、人口あたりの罹患率は77.5 例(男性1.1 例、女性150.0 例)(人口10万対)です。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/patients.html
乳がんの症状で代表的なものは乳房のしこりです。日頃から入浴時や着替えのときなどに自分を乳房を観察したり、さわったりしてセルフチェックをすることが重要です。
そのほかの症状には、乳房にえくぼやただれができる、左右の乳房の形が非対照になる、乳頭から分泌物が出る、などがあります。
しかし、後ほど説明しますが、乳がんには大きく分けて浅い場所にとどまっている非浸潤がんと周囲に広がった浸潤がんがあります。
非浸潤がんの場合には、しこりなどの症状が出にくいため、定期的なマンモグラフィー検査なども重要になってきます。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/about.html#:~:text=%E6%82%AA%E6%80%A7%E8%91%89%E7%8A%B6%E8%85%AB%E7%98%8D-,%EF%BC%93%EF%BC%8E%E7%97%87%E7%8A%B6,-%E4%B9%B3%E3%81%8C%E3%82%93%E3%81%AE%E4%B8%BB
乳がんは大きく分類すると、非浸潤がんと浸潤がんがあります。非浸潤がんは、がん細胞が乳管や乳腺小葉といった部位にとどまっている状態です。
浸潤がんは、乳管や乳腺小葉の周りにまで広がってしまっている状態を指します。浸潤がんの中で1番多いと言われるのは浸潤性乳管がんです。この章では、乳がんの種類について詳しく紹介していきます。
非浸潤がんは、Ductal carcinoma in situ(DCIS)と言われる、Stage(ステージ)0の乳がんが該当します。非浸潤がんは、乳がん全体の中で2割ほどを占めているのが特徴的です。
非浸潤がんは、がん細胞が小葉や乳管にとどまっている状態のため、転移するケースはほとんどないとされています。 適切な治療を実施すると、手術などの局所的な対処法で症状改善を目指せます。
浸潤がんは、乳管外にまでがん細胞が広がっている段階です。がんが周囲のリンパや血管に入り込むため、全身にがん細胞が巡ってる状態(微小転移)と考えられます。
浸潤がんは、乳がん全体の中で8割ほどを占めているのが特徴的です。浸潤がんでは、手術などの局所的な治療にプラスして、身体内から微小転移を消失させるため全身へアプローチ可能な薬物治療が必要です。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/print.html
情報参照元:東京都済生会中央病院 乳腺外科
https://www.saichu.jp/department/breast-internal-secretion/overview/
前述の通り、乳がんは非浸潤がんと浸潤がんの大きく2つに分類されています。非浸潤がんは、がん細胞が乳管や乳腺小葉にとどまっているがんで、転移は見られません。
一方で浸潤がんは、乳管や乳腺小葉の周囲まで広がっており、転移の可能性があります。そのほか、乳がんの病期(ステージ)は以下のようになっています。
| 0期 | 非浸潤がん、あるいはバジェット病(がんの一種)で極めて早期のがん |
|---|---|
| Ⅰ期 | がんの大きさが2cm以下で、リンパ節やほかの臓器に転移していない |
| Ⅱa期 | がんの大きさが2cm以下で、脇の下のリンパ節に転移があり、そのリンパ節は固定されずに動く。または、がんが2cmを超え5cm以下でリンパ節やほかの臓器への転移がない |
| Ⅱb期 | がんが2cmを超え5cm以下で脇の下のリンパ節に転移があり、そのリンパ節は固定されずに動く。もしくはがんが5cmを超えて、リンパ節やほかの臓器への転移がない |
| Ⅲa期 | がんの大きさ5cm以下で、脇の下のリンパ節に転移があり、そのリンパ節は固定されて動かないか、互いに癒着している。または、脇の下のリンパ節に転移はないが胸骨の内側に転移がある。もしくはがんが5cmを超えて、脇の下または胸骨の内側のリンパ節に転移がある |
| Ⅲb期 | がんの大きさやリンパ節への転移の有無にかかわらず、しこりが胸壁に固定されていたり、がんが皮膚に出たり皮膚が崩れたり皮膚がむくんでいたりする状態。しこりがない炎症性乳がんも含まれる |
| Ⅲc期 | がんの大きさにかかわらず、脇の下のリンパ節と胸骨内側のリンパ節の両方に転移がある、または鎖骨の上下にあるリンパ節に転移がある |
| Ⅳ期 | ほかの離れた臓器に転移がある(骨、肺、肝臓、脳などへの遠隔転移) |
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/treatment.html
乳がんの治療方法は、病期(ステージ)をもとに、患者本人の希望や年齢、身体状態などを考慮して決められます。以下に病期(ステージ)による治療方法と外科手術、放射線治療、薬物療法について解説します。
乳がんは病期(ステージ)により、基本的な治療方法があります。
0期
乳房部分切除術(乳房温存手術)または乳房全切除術がおこなわれます。センチネルリンパ節生検をおこなうこともあります。
この検査は、がん細胞が最初にたどり着く「センチネルリンパ節」という特定のリンパ節を調べて、転移の有無を調べる検査です。
この検査で転移がないと判断されれば、リンパ節を切除しないで済みます。
Ⅰ~ⅢA期
乳房部分切除術または乳房全切除術をおこないます。
乳房部分切除術後には放射線治療を実施します。がんが大きい場合には術前に薬物療法でがんを小さくします。また、リンパ節への転移があればリンパ節を同時に切除します。
ⅢB~Ⅳ期
主に薬物治療となります。がんの状態を見て手術や放射線治療も検討します。
乳がんでは遠隔転移をしている場合を除き、手術ができる可能性が高いです。手術方法には以下のようなものがあります。
乳房部分切除術(乳房温存手術)
乳房を残すことを考え、腫瘍から1〜2cm離れたところで組織を切除する方法です。
確実にがんが切除できることが手術をする条件となり、手術後は再発を予防するために放射線治療をおこないます。
乳房全切除術
乳房をすべて切除する手術です。がんが広範囲にある場合や、複数のがんがある場合に選択されます。
腋窩(えきか)リンパ節郭清(かくせい)
検査によってリンパ節にがんが転移していると診断された場合、リンパ節も切除します。
乳房の再建
乳房の再建は、乳房切除後に自分のお腹や背中などから採取した組織、またはシリコンなどで乳房をつくることです。切除手術と同時におこなう場合と、数ヶ月から数年後におこなう場合があります。
乳がんの放射線治療ではX線を中心に照射をします。乳房切除の手術後には、基本的に再発予防のため放射線治療をおこないます。1日1回、週5回で約4〜6週間かけて照射するのが一般的です。
乳がんの薬物療法には、ホルモン療法薬、分子標的薬、細胞障害性抗がん薬が用いられます。
ホルモン療法薬
ホルモンの分泌や働きを阻害することにより、ホルモンを利用して増殖するがん(ホルモン受容体陽性の乳がん)を治療する薬です。
女性ホルモンであるエストロゲンを減少させるタイプと、がん細胞がエストロゲンを取り込むのを阻害するタイプがあります。
分子標的薬
がんの増殖に関連するタンパク質や血管、免疫細胞を標的にして、がんを攻撃する薬です。乳がんの場合、HER2というタンパクが陽性であれば、それを標的とするトラスツズマブを、BRCA1またはBRCA2遺伝子変異がある場合にはオラパリブなどの薬剤を使用します。
細胞傷害性抗がん薬
細胞が増殖する仕組みを阻害することで、がん細胞を攻撃する薬です。副作用として正常細胞にも影響を与えてしまいます。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/breast/treatment.html
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
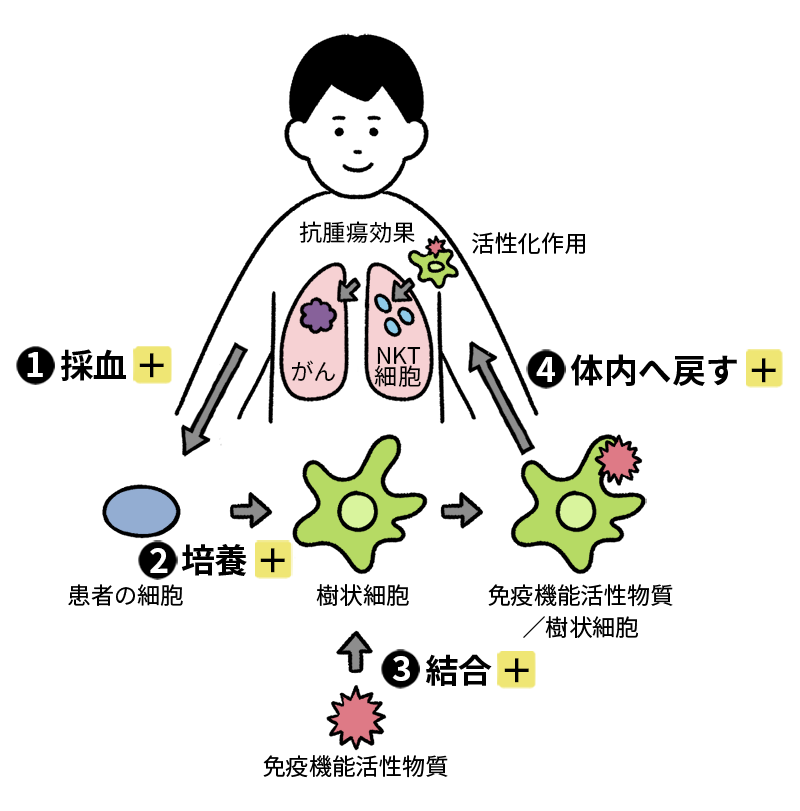
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。