sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。

免疫システム全体を活気づけ、がん細胞を攻撃するための士気を高めるアジュバント作用や免疫抑制の解除、長期の免疫記憶といったNKT細胞のさまざまな働きにより、がん細胞への持続的な攻撃を可能にする「NKT細胞標的治療」。
がんが生じた場所やステージに関係なく治療を行うことができ、「咽頭がん」であっても、もちろん治療を受けられます。
以下で、実際に「咽頭がん(ステージⅢ)」との診断を受け、NKT細胞標的治療を受けた患者さんの症例を見ていきましょう。
その前に、前述したNKT細胞の働きを詳しく知りたいという場合は、以下のページをご覧ください。
喉の違和感に気付きつつ、放置を続けていたEさん(65歳・男性)。ある日喀血したことで驚き、すぐに近くの病院を受診しました。
精密検査の結果、担当医より告げられたのは、「咽頭がん(ステージⅢ)」という診断。咽頭を全摘出する手術と、化学放射線治療について説明されました。
全摘出ならば再発や転移のリスクは低いものの、やはり声を失うことに抵抗を感じたEさんは化学放射線治療を選択しました。初めに「シスプラチン」「5FU」という2種の抗がん剤を投与し、がんが縮小したところで放射線を使って残りのがんを照射する方法です。
ところが、抗がん剤を投与しても、Eさんのがんは縮小しませんでした。そのため担当医からは手術を勧められましたが、どうしても手術を受け入れられないEさんは、インターネットで他の治療法を必死に探しました。そして見つけたのが、NKT細胞標的治療です。
他にもたくさんの免疫療法が見つかり混乱したEさんでしたが、先端的な治療法であること、理研が研究している治療法であることに希望を感じただけでなく、担当医の「試してみる価値はある」という言葉にも背中を押されて、治療を決意したのです。
通常、週1回のペースで4回を1クールとして行うNKT細胞標的治療。Eさんの場合もこのペースで行い、放射線治療も併用しました。
副作用が出ることも多い放射線治療ですが、Eさんの場合はNKT細胞標的治療により免疫力が高まっていることもあって副作用が出ず、放射線治療も順調に進みました。
そして無事治療を終え、検査したところ、とても良い結果に。放射線治療を行った担当医もこの結果に喜び、今後もNKT細胞標的治療と連携していくことを決めたそうです。

※この症例は、「がんと闘うNKT細胞標的治療」に掲載されています。当著では、その後の経過などについても、くわしく紹介されています。
理研免疫再生医学によるNKT細胞標的治療「RIKEN-NKT®」を提供している医療法人眞愛会 伊東くりにっくの伊東先生による著書。
Eさんのケースのように、ステージⅢという比較的進行が進んでしまった咽頭がんでも、NKT細胞標的治療は有効に行えます。もちろん、咽頭がん以外のがんも同様です。別の場所でがんが見つかり、NKT細胞標的治療を受けて良い経過が見られている例はいくつもあります。
当サイトでは、そういった例の中から、「胃がん」、「肺がん」、「乳がん」、「結腸がん」の症例をご紹介しています。
咽頭とは、鼻の奥のほうから食道までの空気や食べ物が通る部分のことです。
大きく3つにわけることができて、鼻の奥部分は上咽頭(じょういんとう)、口の奥の部分は中咽頭(ちゅういんとう)、喉の奥で食道につながる部分を下咽頭(かいんとう)と呼びます。
これらの部位に発生したがんを「咽頭がん」といいます。
咽頭がんは、鼻、口、あご、のど、耳などに発生する「頭頚部(とうけいぶ)がん」のひとつです。
咽頭がんは、口腔がんとともに「口腔・咽頭がん」として統計されています。
2019年の診断数は、23,671例(男性16,463例、女性7,208例)となっています。人口あたりの罹患率は18.8 例(男性26.8 例、女性11.1 例)(人口10万対)です。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/class_pharynx/index.html
前述の通り、咽頭には3つの部位があり、がんの症状も発生する部位によって少し違いがあります。
まず、咽頭がん全体としては、初期には自覚症状が見られないことがあります。
上咽頭がんの主な症状は、頸部リンパ節に転移したことによる首のしこりが代表的で、そのほか鼻の症状(鼻づまり、鼻血、鼻水など)、耳の症状(聞こえにくいなど)、脳神経の症状(目が見えにくくなる、二重に見えるなど)などがあります。
中咽頭がんの場合は、飲み込むときの違和感、咽頭痛、のどからの出血、口を大きく開けにくい、舌を動かしにくい、耳の痛み、口の奥・のど・首にできるしこり、声の変化があるでしょう。
下咽頭がんでは、飲み込むときの違和感、咽頭痛、吐血と、口を大きく開けにくい、舌を動かしにくい、耳の痛み、口の奥・のど・首にできるしこり、声の変化などがあります。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/class_pharynx/index.html
咽頭がんの病期(ステージ)には、基本的にステージ0~ステージⅣまでの5段階に分類されます。
それぞれのステージは、「がんの広がり(T分類)」「頸部のリンパ節に転移したがんの大きさと個数(N分類)」「遠くの臓器への転移の有無(M分類)」という TNM分類により決定されます。
咽頭がんでは、がんの発生部位により、少し分類が異なる場合もありますが、参照として以下に上咽頭がんのTNM分類を記載しています。
T分類
| Tis | 上皮内がん |
|---|---|
| T1 |
がんが上咽頭にとどまっている または、がんが中咽頭や鼻腔に広がっているが咽頭を越えた外側には広がっていない |
| T2 |
がんが咽頭を越えた外側へ広がっている または、がんがあごを引き上げる筋肉やあごを前方に引く筋肉に広がっている または、がんが頸椎(けいつい) の前面にある筋肉に広がっている |
| T3 |
がんが、頭蓋底/頸椎/あごを動かす筋肉と頭蓋底がつながっている部分に広がっている または、がんが副鼻腔(鼻腔周囲の骨の内部にある空洞) に広がっている |
| T4 |
がんが頭蓋内に広がっている または、がんが脳神経/下咽頭/眼球のあるくぼみ / 耳下腺 (耳のすぐ前 あたりに広がる唾液腺) に広がっている または、がんがあごを前方に引く筋肉の外側表面を越えて広がっている |
N分類
| NO | リンパ節に転移がない |
|---|---|
| N1 | 輪状軟骨(喉頭の下方にある軟骨)の端より上方で、 片側の頸部や咽頭の背側にあるリンパ節に転移があり、 がんの最大径が6cm以下である |
| N2 | 輪状軟骨の端より上方で、両側の頸部にあるリンパ節に転移があり、がんの最大径は6cm以下である |
| N3 |
頸部のリンパ節に転移があり、 がんの最大径が6cmを超えている または、輪状軟骨の端より下方にがんが広がっている |
M分類
| M0 | 遠くの臓器に転移がない |
|---|---|
| M1 | 遠くの臓器に転移がある |
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/class_pharynx/index.html
咽頭がんは、発生部位により治療方法が異なる場合があります。以下、上咽頭、中咽頭、下咽頭に分けてちりょうほうほうを解説していきます。
上咽頭に発生するがんの多くは、低分化・未分化のがん細胞で、放射線治療で消滅したり、小さくなったりしやすい傾向があります。
そのため、どのステージにおいても第一選択は放射線治療になる場合が多く、手術はほとんどおこなわれません。
放射線が効きやすいというのも理由ですが、一方で上咽頭は頭の底、顔面の奥に位置しているため、解剖学的に手術が難しいという理由もあります。
リンパ節に転移がある場合でも、切除後に再発する可能性が高いので、放射線治療を優先します。
放射線治療では、体の表面から放射線をあてる外部照射を、6〜7週間で30〜35回くらい行います。
放射線と併用して薬物療法をおこなう化学放射線療法もスタンダードな治療方法です。また、そのほかの薬物療法では、化学放射線療法の後におこなう追加化学療法、前におこなう導入化学療法があります。
中咽頭がんの治療では、がんを治療することはもちろんですが、嚥下機能や発声機能をどのように残すかということも重要になります。
ほかのがんと同様に手術、放射線、薬物とさまざまな治療方法がありますが、機能温存を考慮するとどれもメリットとデメリットが拮抗することもあります。
手術を選択する場合には、発生や嚥下の機能を保持するために再建手術をおこなうこともあります。
中咽頭がんに対しての手術は、がんの大きさがおおよそ4㎝以下であれば、口から手術をおこなう経口手術ができることも多いです。
その場合は手術後の機能損失も少なくて済むでしょう。一方で、がんが大きい場合には切除する範囲が大きくなり、舌や喉頭、下咽頭も同時に切除することがあります。
放射線治療では、体の表面から放射線をあてる外部照射を30~35回(1日1回、週5日の治療を6~7週間)受けます。また、放射線治療と同時に薬物療法をおこなう化学放射線療法も実施されています。
下咽頭がんの治療では、進行が初期段階であるⅠ期やⅡ期といったステージでは、喉頭の温存を目指し、放射線による根治的な治療や、喉頭を温存する手術(喉頭温存手術)がおこなわれるケースが多いです。
それ以降のステージになると声帯などを含む喉頭全体を摘出することもありますが、患者の意向も含め、なるべく機能温存を図る方法を取ります。
下咽頭がんの手術では、がんが下咽頭のみか、喉頭に広がっていても程度が軽い場合は、喉頭を温存する「喉頭温存・下咽頭部分切除術」がおこなわれます。
がんが広がっている場合には、下咽頭と喉頭を切除する下咽頭・喉頭全摘術をおこないます。喉頭とつながっていた咽頭を閉じてしまうため、呼吸をするための穴(永久気管孔)を首に開ける必要があります。下咽頭がんではほかの咽頭がんと同様に、放射線治療も有効です。薬物療法を併用する化学放射線療法もおこなわれます。また、近年ではさまざまな方向から放射線を照射する、強度変調放射線治療(IMRT)なども使用されていて、副作用の軽減も期待されています。
情報参照元:がん情報サービス
https://ganjoho.jp/public/cancer/class_pharynx/index.html
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
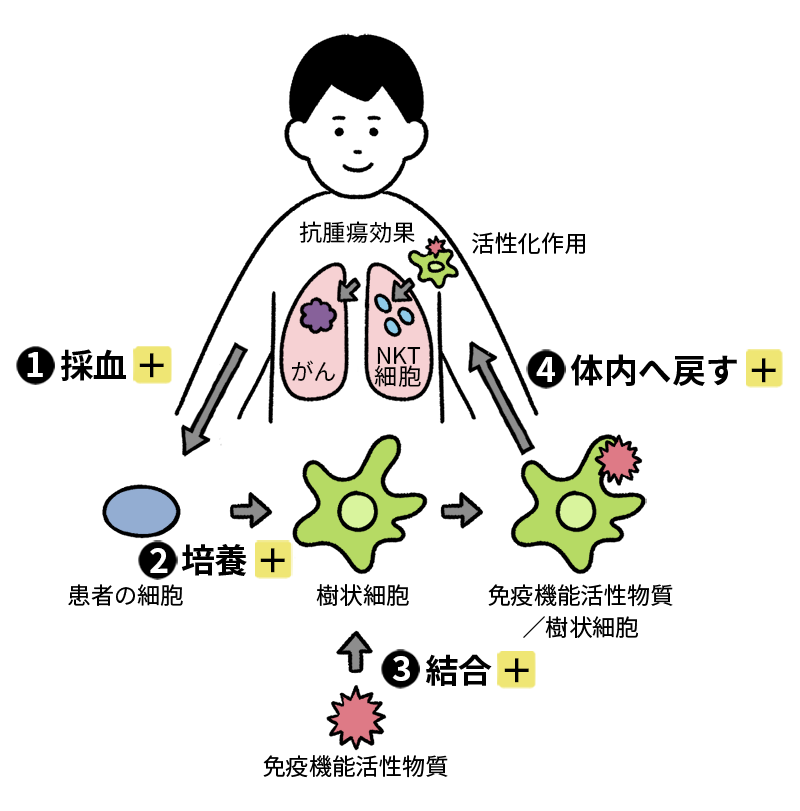
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。