sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。
こちらの記事では、前立腺がんの症状や治療法について紹介しています。前立腺がんに関する情報に興味のある方は、ぜひ参考になさってください。
前立腺がんは、男性だけにある臓器である前立腺に発生するがんです。前立腺は膀胱の下にあり、前立腺液を作る働きを持っています。
前立腺液にはPSAというタンパク質が含まれており、ほとんどのPSAは前立腺から精液中に分泌されます。しかし、がんや炎症によって前立腺組織が壊れるとPSAが血液中に漏れ出して増加します。このことから、前立腺がんの可能性を調べるための検査では血液検査によりPSA値を調べます。
前立腺がんとは、前立腺の中にがん細胞が見られる病気です。前立腺の細胞が正常に増殖する働きを失ってしまい、無秩序に自己増殖することによりがんが発生します。前立腺がんの特徴としては、早期発見・治療を行うことによって完治する可能性が高いといった点が挙げられるため、早い段階で発見することが重要です。
また、比較的ゆっくりと進行するケースが多く見られるものの、進行すると近くのリンパ節や骨に転移することが多いとされています。しかし、場合によっては肝臓や肺への転移が見られることもあります。
さらに、前立腺がんは進行がゆっくりであるため、他の原因で死亡した方を調べた場合に、実は前立腺がんだったことが確認されるというケースもあります。このように、亡くなった後に行った解剖によって初めて見つかるがんを「ラテントがん」と呼びます。
全国がん登録罹患データによると、2019年に前立腺がんと診断されたのは94,748例となっています。人口10万人あたりの罹患者数は154.3例です。また、2020年に前立腺がんで亡くなった方は12,759人、人口10万人あたりの死亡者数は21.3人となっています。
情報参照元:がん情報サービス(https://ganjoho.jp/reg_stat/statistics/stat/cancer/20_prostate.html#anchor1)
前立腺がんは、早期の場合にはほとんど自覚症状が見られません。ただし、排尿回数が多くなる・尿が出にくくなるといった症状が見られるケースもあります。また、症状が進行した場合には、排尿に関する症状の他に血尿が出る、骨への転移が起きることによって腰痛などが起こる場合もあります。
前立腺がんの病期は、一般的にTNM分類に基づいて判断されます。
| T1: | 直腸診で明らかにならず、偶然に見つかったがん |
|---|---|
| T1a: | 前立腺肥大症などの手術で切除した組織の5%以下に発見されたがん |
| T1b: | 前立腺肥大症などの手術で切除した組織の5%を超えて発見されたがん |
| T1c: | PSAの上昇などのため、針生検によって発見されたがん |
| T2: | 直腸診で異常がみられ、前立腺内にとどまっているがん |
| T2a: | 左右どちらかの1/2までにとどまるがん |
| T2b: | 左右どちらかだけ1/2を超えるがん |
| T2c: | 左右の両方に及ぶがん |
| T3: | 前立腺をおおっている膜(被膜)を越えて広がったがん |
| T3a: | 被膜の外に広がっているがん(片方または左右両方、顕微鏡的な膀胱への浸潤) |
| T3b: | 精のうまで及んだがん |
| T4: | 前立腺に隣接する組織(膀胱、直腸、骨盤壁など)に及んだがん |
| T0: | リンパ節転移なし |
|---|---|
| N1: | リンパ節転移あり |
| M0: | 遠隔転移なし |
|---|---|
| N1: | 遠隔転移あり |
病期は、A~D(Ⅰ~Ⅳ期)という分類であらわされることもあります。B以降が検査によって発見されたがんを指します。
| ステージA | 触診でも超音波検査でも発見できない非常に小さな腫瘍 前立腺肥大の手術の際に偶然見つかったものを指す |
|---|---|
| ステージB | 前立腺の中にとどまっているものを指す |
| ステージC | 前立腺被膜を超えているが転移は見られないものを指す |
| ステージD | すでに転移が見られるものものを指す |
情報参照元:がん情報サービス(https://ganjoho.jp/public/cancer/prostate/treatment.html
前立腺生検でがんが見つかったものの、治療を始めなくても余命に影響がないと判断される場合に行われる方法であり、経過観察を行いながら過剰な治療を防ぎます。この方法は、手術をはじめとする治療に伴う苦痛や生活の質低下を防ぐといった目的で用いられています。
具体的には、3〜6ヶ月ごとに直腸診とPSA検査、1〜3年ごとに前立腺生検を行っていきますが、もし病状の悪化が見られた場合には治療の開始について検討が行われます。
監視療法と根治的治療(手術など)の中間に位置する治療の概念が「フォーカルセラピー」です。がんの治療の中で、できる限り正常な組織を残すことによって治療と身体機能維持の両立を目指していくもので、前立腺がんの場合には治療の選択肢のひとつとなるケースもあります。
ただし、フォーカルセラピーにはさまざまな治療が含まれるため、治療後の評価が難しいというのが現状です。そのため、治療方法については担当医とよく相談することが大切です。
開腹手術(恥骨後式前立腺全摘除術)は、前立腺がんの手術において広く行われている方法のひとつです。この場合、全身麻酔と硬膜外麻酔を用い、下腹部をまっすぐに切開することによって手術を行います。
腹腔鏡手術(腹腔鏡下前立腺全摘除術)も前立腺がんの手術で広く行われている方法のひとつです。手術を行う際には、腹部に小さな穴を数箇所開け、炭酸ガスを用いて腹部を膨らませてから専用の器具やカメラを用いて手術を行います。
開腹手術と比較すると出血量が少ない、また手術による創(きず)が小さく済むために患者の体への負担が軽減できる点に加えて、合併症からの回復も早いとされている点などが特徴として挙げられます。
ロボット手術(ロボット支援前立腺全摘除術)は、近年普及してきた方法です。下腹部に小さな穴を数箇所開けてから、精密なカメラや鉗子を取り付けた手術用のロボット(ダヴィンチ)を遠隔操作して手術を行います。内視鏡画面は三次元であることから、リアルに患部を見ながらの精密な手術が可能です。
また、開腹手術と同等のがん細胞の増殖抑制効果が見られる点、創が小さく済む点に加えて、腹腔鏡手術と比較した場合も合併症からの回復が早いとされています。
高エネルギーのX線や電子線の照射を行い、がんを小さくしていく方法が放射線治療です。放射線治療には、体の外から放射線を照射する外照射療法と、前立腺に線源を埋め込むことによって内部から放射線を当てる組織内照射療法の2通りの方法があります。
それぞれの方法を直接比較したデータがないため、どの方法を用いるのが最も良いのか、といったことははっきりといえないので、どのような方法で治療を進めていくかは担当医とよく話し合って決めていくことが大切です。
前立腺がんは、精巣や副腎から分泌されるアンドロゲンと呼ばれる男性ホルモンの影響によって進行するという性質を持っています。この性質を利用して行うのが内分泌療法(ホルモン療法)と呼ばれる治療方法です。
これは、アンドロゲンの分泌・働きを抑える薬を用いることによって前立腺がんの勢いをおさえるという方法になりますが、手術や放射線治療が難しい場合に用いられるほか、放射線治療の前後、他の臓器にがんが転移した場合などに用いられます。
薬の注射や点滴、内服によりがん細胞を小さくしたり、消滅させたりする方法を化学療法と呼びます。この方法は、転移があるがんで、内分泌療法の効果が見られなくなった場合に用いられています。
「免疫」とは細菌やウイルスといった異物が私たちの体の中に入ってくるのを防ぐ力のことであり、免疫療法では、がんを攻撃してくれる免疫細胞を利用して治療を行っていきます。
免疫においては血中の白血球などの免疫細胞が重要な役割を持っており、その中でがん細胞を攻撃する性質を持っているのが「T細胞」と呼ばれるものです。免疫療法においては、このT細胞ががん細胞を攻撃する力を保つ、またはT細胞ががん細胞を攻撃する力を強めることによって治療を行っていきます。
ただし、免疫療法は「効果が証明された免疫療法」と「効果が証明されていない免疫療法」の2種類に分類されます。今のところ、効果が証明された免疫療法は一部に限られています。
また、「効果が証明されていない免疫療法」は、自由診療として行われているものと、研究段階として行われるものに分けられています。病状などによって適している治療法が異なるため、担当医に十分確認することが必要となってきます。
がんと診断された時から、生活の質を維持することを目的として痛みや体の苦痛・気持ちのつらさを和らげるために行う治療を緩和ケアと呼びます。
がんと診断された場合、人によっては大きく落ち込む時もありますし、がんに伴う痛みや息苦しさを感じることもあります。緩和ケアは、こうした気持ちの落ち込みやさまざまな症状に対して行われるものです。がんが進行してからのみ行われるものではなく、がんと診断された時から、必要に応じて行われます。つらいと感じる時にはいつでも受けられ、ひとりひとりの要望に応じた、幅広い対応が行われる点が大きな特徴といえます。
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
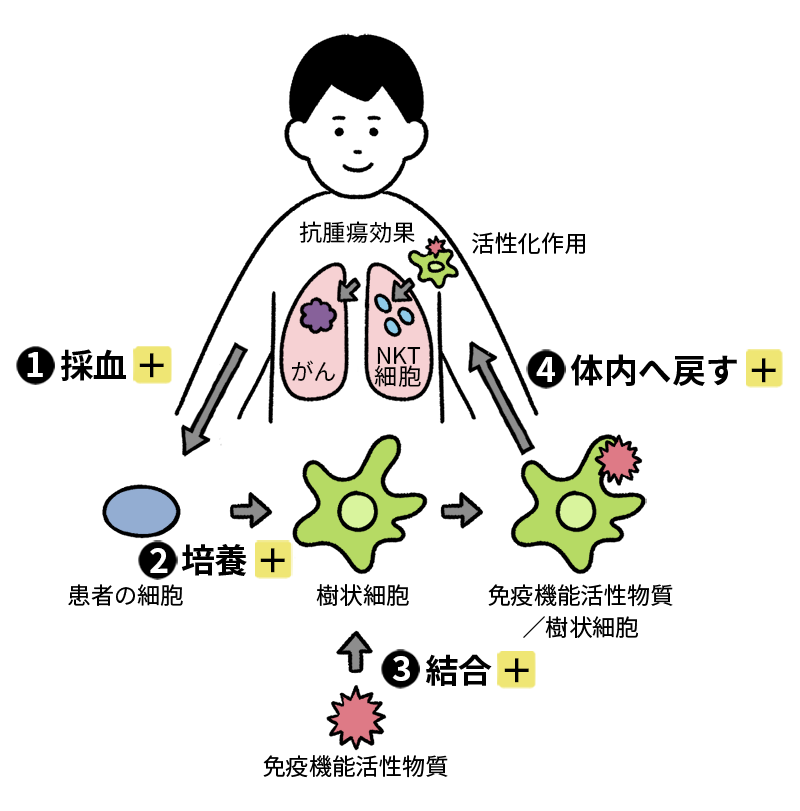
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。