sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。
膀胱は骨盤の中にある袋状の臓器で、尿を一時的にため、排尿時に体外へ出す役割を果たします。
膀胱がんは、膀胱にできるがんで、特に尿を通す道である「尿路上皮」に発生することが多い病気です。早期に発見できれば、効果的な治療が可能ですが、進行すると他の臓器に広がることもああります。この記事では、膀胱がんの基本的な知識から治療方法まで、わかりやすく解説していきます。
膀胱がんは、膀胱の内側を覆う「尿路上皮」に発生することが多く、その90%以上が「尿路上皮がん」と呼ばれる種類です。
進行具合によって、膀胱の表面にとどまっている「筋層非浸潤性がん」と、膀胱の壁を越えて筋肉層に浸潤していく「筋層浸潤性がん」に分類されます。
初期の筋層非浸潤性がんは、比較的治療がしやすいですが、筋層浸潤性がんになると治療はより複雑になり、転移が生じるリスクも高まります。
全国がん登録罹患データによると、2019年に膀胱がんと診断されたのは23,383例で、内訳は男性17,498例、女性5,885例でした。
とくに50歳以上の男性に多く発生しますが、女性にも病気です。喫煙や特定の化学物質への長期間の暴露がリスクを高めるとされています。
情報参照元:がん情報サービス(https://ganjoho.jp/reg_stat/statistics/stat/cancer/21_bladder.html)
膀胱がんの最も多い初期症状は「血尿」です。血尿というと突然、尿の色が赤くなったり茶色になったりするイメージがあるかもしれませんが、実は肉眼では分からないケースもあります。痛みを伴わないことがほとんどで、一度出て治まることもあるため、「きっとなにもないだろう」と見逃されてしまうケースが少なくありません。たとえ一度だけでも血尿が見られたら、早めに病院で検査を受けることが重要です。
また、頻繁にトイレに行きたくなる「頻尿」や、排尿時に痛みを感じる「排尿痛」、尿を出し終わった後も残っているように感じる「残尿感」もよく見られる症状です。気になる症状があれば、自己判断せず、専門医の診察を受けるようにしましょう。
膀胱がんが進行すると、腰や背中の痛み、足のむくみ、尿が出にくくなるなどの症状が見られることもあります。
情報参照元:がん情報サービス(https://ganjoho.jp/public/cancer/bladder/about.html)
膀胱がんの病期(ステージ)は、がんがどれだけ膀胱内に広がっているか、また他の臓器やリンパ節に転移しているかによって決まります。膀胱がんのステージは0期からⅣ期まであり、数字が大きくなるほどがんが進行していることを示しています。
ステージ0や1は、がんが膀胱の表面部分にとどまっている初期段階です。この段階での治療は、主にTURBT(経尿道的膀胱腫瘍切除術)が行われます。この手術は、尿道から細いカメラを挿入して、膀胱の中を直接確認しながらがんを切除する方法です。
がんが完全に取り除ければ、その後の治療として「膀胱内注入療法」が行われます。膀胱内注入療法では、抗がん薬やBCGといった薬剤を膀胱内に注入し、再発を予防します。
ステージ1のがんは、適切な治療で完治が期待できるケースも多いですが、定期的な検査が必要です。
ステージ2以降では、がんが膀胱の筋肉層や周囲の組織に広がっている状態です。この段階の治療は、膀胱全摘除術が主に行われます。
手術では、膀胱全体を取り除き、尿を排出するための新しい経路(尿路変向術)を作る必要があります。たとえば、体外に袋をつけて尿をためる方法や、腸の一部を使って新しい膀胱を作る方法などがあります。
ステージ3や4では、がんが他の臓器やリンパ節に転移している可能性が高くなるため、手術に加えて薬物療法や放射線治療が検討されます。進行がんでは全身的な治療が必要になるため、患者さんの体調や生活状況に合わせた治療法が選ばれます。
情報参照元:がん情報サービス(https://ganjoho.jp/public/cancer/bladder/treatment.html)
TURBTは、膀胱がんに対する標準的な手術の一つで、特に筋層非浸潤性がんに対してよく行われます。この手術では、尿道から細いカメラを膀胱内に挿入し、がん細胞を電気メスで切除します。
がんが膀胱の表層に限られている場合、この手術でがんを完全に取り除けることもありますが、再発予防のために術後の定期的な経過観察が必要です。
膀胱内注入療法は、TURBTの後に行われる治療法で、抗がん薬やBCGを膀胱内に注入する方法です。BCGは、免疫システムを活性化し、がんの再発を防ぐ働きがあります。
副作用として排尿時の痛みや頻尿が見られることがありますが、これらの症状は治療が進むにつれて軽減することが多いです。
がんが進行して膀胱の筋肉層に達している場合には、膀胱全摘除術が標準治療となります。膀胱を全て摘出し、尿を排出するために新しい経路を作る「尿路変向術」も同時に行います。
術後は、回腸の一部を使った尿の排出経路を体外に作る方法や、自排尿型新膀胱と呼ばれる新しい膀胱を作る方法があります。どちらの方法が最適かは、患者さんの体調や生活スタイルを考慮して決められます。
放射線治療は、手術が難しい場合や、がんが膀胱内にとどまらず広がっている場合に選ばれる治療法です。放射線を使ってがん細胞を縮小させたり、症状を和らげたりすることができます。膀胱温存療法として、TURBTや薬物療法と組み合わせて行うこともあります。
薬物療法は、がんが膀胱以外の臓器に転移している場合や、手術が難しい場合に行われます。抗がん薬を使った治療や、最近では免疫チェックポイント阻害薬という新しい薬が使われることもあります。
免疫療法は、患者さん自身の免疫力を利用してがんと戦う治療です。
免疫チェックポイント阻害薬を使用することで、がん細胞を攻撃する免疫機能を高めることができ、他の治療法が効かない進行がんに対して効果が期待されています。
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
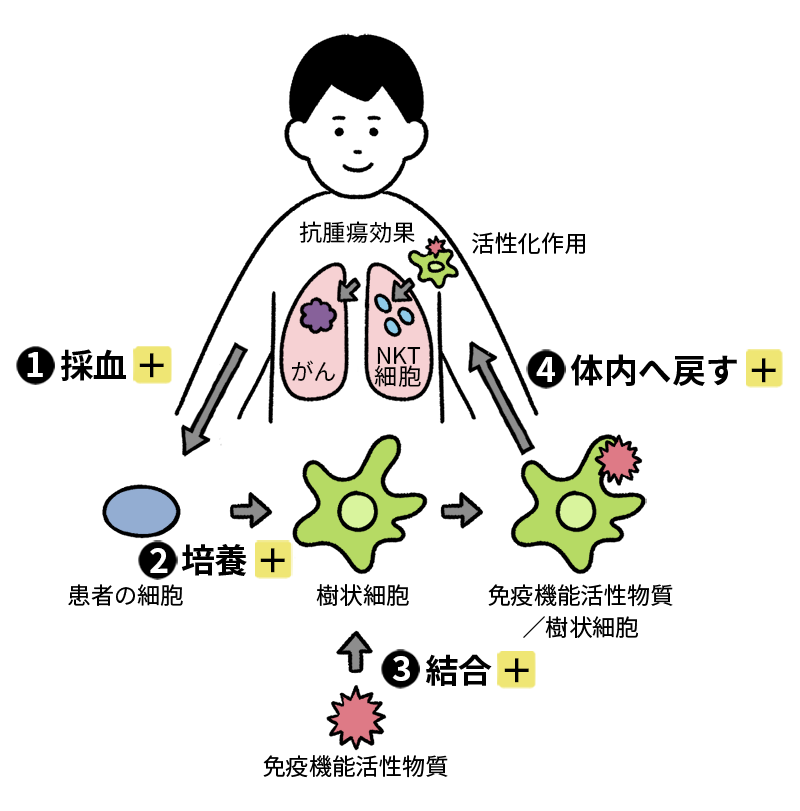
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。