sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。
舌がんは、舌にできるがんのことで、口の中にできる「口腔がん」の中でも、もっとも多いタイプです。舌は、食べ物をかんだり飲み込んだり、声を出したりするうえでとても重要な役割を持つ器官です。そのため、舌がんになると食事や会話など、日常生活にも大きな影響が出てしまうことがあります。
この記事では、舌がんの特徴や症状、病期(ステージ)、治療方法について詳しく解説します。
舌がんは、口腔がんの中でも最も多く見られる種類です。舌の前方2/3(口を開けたときに見える部分)にできるものを舌がんと呼び、それより奥にできたものは「中咽頭がん」として分類されます。
舌の多くは、表面を覆う「扁平上皮細胞(へんぺいじょうひさいぼう)」という皮膚のような細胞でできており、舌がんのほとんどはこの部分から発生する「扁平上皮がん」です。
がんができやすい場所は、舌の先端や真ん中ではなく、左右のふち(側縁)にできることが多いとされています。進行すると、舌の深い部分まで広がったり、首のリンパ節に転移することもあります。まれに肺など遠くの臓器に転移するケースもあります。
原因としては、喫煙や過度の飲酒、虫歯や合わない入れ歯、歯並びの悪さによる舌への刺激などがあげられます。また、白板症(はくばんしょう)や紅板症(こうばんしょう)といった前がん病変ががん化することもあります。
舌がんは、舌の側面(左右のふち)にできることが多く、初期にはほとんど痛みがないのが特徴です。そのため、早い段階では「ただの口内炎かな?」と見過ごされてしまうこともめずらしくありません。
初期症状としては、舌の一部にしこりや腫れがある、舌の表面が白っぽくなっている(白板症)、あるいは赤くただれている(紅板症)といった変化がみられます。しこりは触るとかたく、少し盛り上がっていることもあります。
また、舌が動かしにくくなる、しびれる、話しづらい、飲み込みにくいといった変化を感じる方もいます。舌の裏側や奥など、見えにくい場所にがんができている場合には、自分では気づかず、歯科や耳鼻咽喉科の診察時に見つかるケースもあります。
がんが進行してくると、しこりが潰瘍(えぐれたような傷)になり、痛みや出血、強い口臭があらわれることがあります。また、首のリンパ節に転移すると、首のしこりや腫れとして感じることもあります。
舌がんの初期症状は、口内炎とよく似ています。そのため、「ただの口内炎かな」と思って放置されがちですが、次のような特徴があれば、舌がんの可能性も考えて早めに受診しましょう。
舌は鏡で確認しやすいため、歯みがきのついでに自分でチェックする習慣を持つことも、早期発見につながります。「ちょっと変だな」と思ったときには、ためらわずに歯科や耳鼻咽喉科を受診しましょう。
舌がんの治療方針を決めるためには、「どのくらいがんが進んでいるか」を知ることがとても大切です。そこで用いられるのが「病期(ステージ)」という分類です。ステージはⅠ期からⅣ期までの4段階に分けられており、数字が大きくなるほど進行したがんであることを意味します。
舌がんのステージは、がんの大きさ(T)、リンパ節転移(N)、遠隔転移(M)の有無によって決まります。
舌がんは比較的早い段階で首のリンパ節に転移しやすいがんでもあるため、ステージの判断には画像検査(CTやMRIなど)や病理検査が慎重に行われます。ご自身の状態や治療の選択肢については、担当医としっかり話し合って確認しておくことが大切です。
舌がんの主な治療方法には、手術、放射線治療、薬物療法があります。これらの中から、がんの進行度やできた場所、患者さんの体調や生活状況に応じて、医師が適切な治療を提案します。場合によっては、複数の治療を組み合わせることもあります。
舌がんの治療では、がんをしっかりと取り除くための手術(外科治療)が基本となります。がんの大きさや深さ、広がり具合に応じて切除する範囲が決まり、必要に応じて舌の再建手術や首のリンパ節を取り除く手術(頸部郭清術)も行われます。
舌の切除量によって、話す・飲み込む・食べるといった機能に影響が出るため、手術後の生活に備えて、再建手術やリハビリテーションもあわせて考えられることが多いです。
比較的小さながんに対して行う手術で、舌の前方2/3の「可動部」の一部だけを切除します。切除範囲が狭いため、話す・食べる・飲み込むといった機能への影響は少ないとされています。
早期の舌がんでは、この手術だけで治療が完了することもあります。
舌がんがやや広がっている場合に行う手術で、がんがある側の舌を半分切除します。舌の可動部だけを切除することもあれば、舌の根元(舌根)まで含めて切除することもあります。
舌の大きな範囲を取り除くため、話す・飲み込むといった機能への影響は大きくなりますが、皮膚や筋肉を移植して舌の形を再建する手術(再建手術)をあわせて行うことで、機能を補うことが可能です。
がんが舌の広い範囲に広がっている場合には、舌の半分以上、あるいは舌全体を切除する手術が必要になります。
これらの手術では、発音・食事・飲み込みといった舌の役割の多くを失うため、再建手術やリハビリが欠かせません。太ももやお腹などから皮膚や筋肉を移植して、舌の形や動きをできるだけ回復させる工夫がされています。
また、誤嚥(食べ物や唾液が気管に入ってしまうこと)や呼吸の確保のために、気管切開や胃ろうの設置が一時的に必要となることもあります。
放射線治療は、がん細胞をピンポイントで攻撃する治療法で、舌がんに対しても重要な選択肢のひとつです。がんの深さや広がりによっては、手術と並んで根治(がんを治すこと)を目指せるケースもあります。
放射線治療にはいくつかの方法があり、舌がんでは次のように使い分けられます。
がんが比較的小さく(T1~T2)、深さが10mm以下の表在性である場合に用いられる治療法です。放射線を出す小さな線源(針や管)を舌のがんの部分に直接挿入し、体の内部から照射します。
組織内照射の方法のメリットは、手術を行わずに舌の形や機能を温存できる点にあります。ただし、対応できる医療機関は限られているのが現状です。
体の外から放射線をあててがんを攻撃する方法です。再発時や手術後の補助治療、または手術が難しい場合の選択肢として用いられます。
多くの場合、抗がん剤と組み合わせた「化学放射線療法」として行われ、がんの再発予防や進行の抑制に効果が期待されます。
放射線治療では、口の中の粘膜や皮膚に影響が出ることがあります。
治療中に起こりやすい副作用には、口の中の乾燥(口腔乾燥)、味覚の変化、粘膜の炎症、皮膚の赤みやただれなどが挙げられます。また、治療が終わってからしばらくして現れる副作用(晩期合併症)として、口が開けにくくなる、虫歯が増える、下あごの骨に炎症が起こるといったケースもあります。
副作用の出方や強さには個人差がありますが、適切なケアや支持療法によって、症状をやわらげることができます。気になることや不安な点があれば、担当の医師や看護師、歯科医に遠慮なく相談しましょう。
薬物療法は、抗がん剤などの薬を使ってがん細胞を攻撃する治療法です。舌がんでは、がんが進行していて手術が難しい場合や、再発・転移がある場合などに行われます。手術や放射線治療と組み合わせて行うこともあります。
薬物療法には大きく分けて3つの種類があります。
がん細胞の増殖を直接おさえるタイプの薬です。たとえば、「シスプラチン」「フルオロウラシル」などが使われることが多く、手術後の再発予防や、放射線との併用治療(化学放射線療法)にも使われます。
副作用としては、吐き気、脱毛、倦怠感、腎臓や聴力への影響などがあり、予防薬や点滴、栄養管理などのサポートを受けながら進めていくことが大切です。
がん細胞の特定の働きだけを狙って攻撃する薬です。抗EGFR抗体薬(例:セツキシマブ)などが使われることがあり、全身への影響をおさえながら治療できるのが特徴です。
ただし、副作用として皮膚のトラブルやアレルギー反応、間質性肺炎などが出ることもあるため、治療前にしっかり確認しておくことが大切です。
自分の免疫の力を高めて、がん細胞を攻撃しやすくする治療法です。ペムブロリズマブ(キイトルーダ)やニボルマブ(オプジーボ)といった薬が使われることがあります。再発・転移がある舌がんや、手術・放射線が難しい場合に用いられます。
免疫療法は、効果が出るまでに時間がかかることがある一方で、長期的に効く可能性もある治療です。副作用は人によってさまざまで、治療の数カ月後や終了後に出てくることもあるため注意が必要です。
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
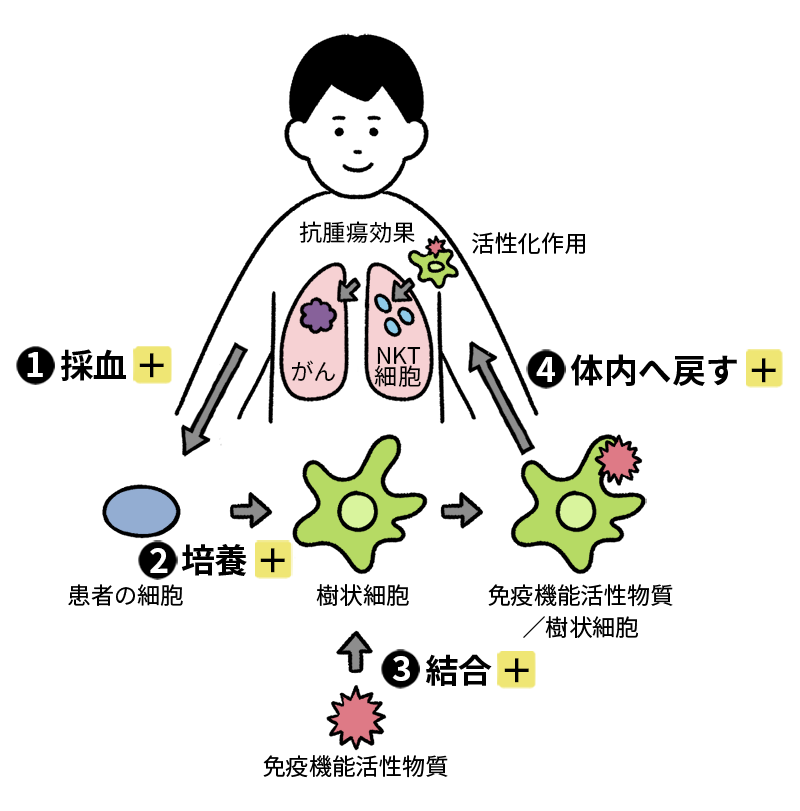
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。