sponsored by 株式会社理研免疫再生医学
sponsored by 株式会社理研免疫再生医学

CLOSE
このサイトは 「株式会社理研免疫再生医学」をスポンサーとして、Zenken株式会社が運営しています。
がんに対する標準治療には、手術、放射線治療、薬物療法があります。手術や放射線治療が主に身体の一部を対象とする治療であるのに対し、薬物療法は全身に作用する治療として行われるのが一般的です。
薬物療法は、単独で行われる場合もあれば、他の治療法と組み合わせて実施されることもあります。たとえば、がんを小さくして手術で取り除きやすくする目的で、手術前に行われることがあります。また、がんによる痛みや呼吸困難などの症状を和らげるために用いられることもあります。
使用する薬剤の種類や量は、がんの種類や進行度に応じて決定されます。さらに、全身の状態や患者さんの希望、生活環境なども考慮しながら、適切な治療内容が検討されます。
がんの薬物療法は、がんの治癒や進行の抑制だけでなく、再発の予防やがんに伴うつらい症状の緩和を目的として行われます。
白血病や悪性リンパ腫などでは、治癒を目指して薬物療法が選択されることが多くあります。また、治療成績の向上を目的に、手術の前後や放射線治療と組み合わせて行われる場合もあります。
がんが進行していて手術が難しい場合や転移が認められる場合には、進行をできるだけ抑えながら、日常生活を維持できる期間を延ばすことを目的に薬物療法が用いられます。さらに、がんによる痛みや呼吸困難などの症状を和らげ、生活の質(QOL)を保つことを目的に実施されることもあります。
がんの種類や進行度、性質に応じて、標準的に用いられる薬剤の種類や投与量はあらかじめ定められています。一方で、実際に治療方針を立てる際は、全身の状態や生活環境、患者さんの希望なども踏まえて総合的に検討されるのが一般的です。
薬物療法を開始した後は、治療効果や副作用の有無、全身状態を定期的に確認しながら進めていきます。必要に応じて、薬剤の変更や投与量の調整が行われることもあります。
白血病や悪性リンパ腫などでは、手術を行わずに薬物療法を主体として治療が進められるのが一般的です。
また、がんに転移が認められる場合など、全身に対する治療が必要と判断されるケースでは、薬物療法が治療の中心として位置づけられることがあります。さらに、治療効果を高める目的で、作用機序の異なる複数の薬剤を組み合わせて治療を行うこともあります。
がんの種類や進行度に応じて、手術や放射線治療と薬物療法を組み合わせて行うことがあります。
それぞれの治療法の特性を活かして併用することで、治療効果の向上や再発の抑制が期待されます。こうした複数の治療法を組み合わせて行う治療を「集学的治療」と呼びます。
手術の前後に薬物療法を組み合わせることがあります。手術前に行う場合を「術前薬物療法」、手術後に行う場合を「術後薬物療法」と呼びます。
術前薬物療法と術後薬物療法では、その目的が異なります。
術前薬物療法の目的は、がんを小さくして手術で切除しやすくすることです。がんを縮小させることで、切除範囲を抑えられる可能性があります。さらに、再発や転移のリスクを下げること、薬物療法の効果を手術前に確認することも目的のひとつです。
術後薬物療法は、再発予防を目的として行われます。検査や画像上でがんが確認できない場合でも、体内に微小ながん細胞が残っている可能性があり、それが再発の原因となることがあります。がんの種類や進行度、性質などを踏まえ、再発リスクが高いと判断される場合、術後薬物療法が検討されます。
放射線治療と薬物療法を組み合わせた治療法は「化学放射線療法」と呼ばれます。
薬物療法を併用することで、放射線を照射した部位に対する治療効果が高まるとされています。その結果、がんの制御や治癒の可能性の向上が期待されます。
がんの薬物療法には、化学療法・分子標的療法、内分泌療法、免疫療法などがあり、それぞれ用いられる薬剤の種類が異なります。
化学療法では細胞障害性抗がん薬、分子標的療法では分子標的薬、内分泌療法では内分泌療法薬、免疫療法では免疫チェックポイント阻害薬が使用されます。
細胞障害性抗がん薬は、がん細胞の分裂を妨げ、増殖を抑える薬です。
代表的な薬剤にはシクロホスファミド、シスプラチン、5-FU、ドキソルビシン、パクリタキセルなどがあります。作用機序によってアルキル化薬、白金製剤、代謝拮抗薬、抗腫瘍抗生物質、微小管阻害薬などに分類されます。
がんの種類や進行度に応じて使用する薬剤は異なります。投与方法も内服・皮下注射・筋肉内注射・静脈注射などさまざまです。
治療は一定期間薬剤を投与する「投与期間」と、体を回復させるための「休薬期間」を1サイクルとして、数週間から数か月にわたって繰り返し行われます。
細胞障害性抗がん薬は、がん細胞だけでなく正常な細胞にも影響を及ぼすため、さまざまな副作用がみられます。
症状には個人差がありますが、吐き気や嘔吐、下痢、脱毛、倦怠感、口内炎、しびれ、骨髄抑制などが代表的です。副作用を軽減するために、制吐薬(吐き気止め)の内服や口腔ケアなどの支持療法が併用されます。
また、治療効果を高める目的で、作用の異なる複数の抗がん薬を組み合わせて使用することがあります。複数の薬剤を併用することで、副作用が出やすい薬剤の投与量を抑えられる場合があり、副作用の程度を軽減できる可能性があります。
分子標的薬は、がん細胞の表面にある特定のタンパク質や、がんの増殖に関わる分子を標的として作用する薬です。
代表的な薬剤にはイマチニブ、エルロチニブ、トラスツズマブ、リツキシマブ、ボルテゾミブ、オラパリブなどがあります。標的や作用機序の違いによって、キナーゼ阻害薬、プロテアソーム阻害薬、PARP阻害薬などに分類されます。
投与方法は内服・皮下注射・静脈注射などがあります。分子標的薬はがん細胞に特異的に作用することを目的として開発されており、ケースによっては高い治療効果が期待されます。また、従来の細胞障害性抗がん薬と比べて正常細胞への影響が比較的少ないとされており、副作用が抑えられる場合もあります。
分子標的薬は、従来の細胞障害性抗がん薬と比べて正常細胞への影響が比較的少ないとされていますが、副作用が全くないわけではありません。症状には個人差がありますが、分子標的薬に特徴的な副作用として、皮膚障害、高血圧、下痢、倦怠感、肝機能障害などがみられることがあります。
症状に応じて、ステロイド外用薬や降圧薬などを使用しながら副作用のコントロールを行います。
内分泌療法薬は、がんの増殖にホルモンが関与している乳がんや前立腺がんなどに使用されます。ホルモンの作用を阻害したり、ホルモンの産生を抑制したりすることで、がん細胞の増殖を抑える治療法です。
代表的な薬剤にはタモキシフェン、アナストロゾール、フルベストラント、ビカルタミド、リュープロレリンなどがあります。作用機序の違いにより、エストロゲン受容体遮断薬、アロマターゼ阻害薬、アンドロゲン受容体遮断薬、GnRHアナログなどに分類されます。
投与方法は内服・皮下注射・筋肉内注射があります。内分泌療法は、一般的に数年単位の長期間にわたって継続されることが特徴です。
内分泌療法薬は、ホルモンの分泌や働きを抑えることで効果を発揮するため、ホルモンバランスの変化に伴う副作用がみられることがあります。
女性ホルモンの働きを抑える治療では、ホットフラッシュ(ほてり)、不正出血、乳房の痛み、骨密度の低下、頭痛、気分の変動(イライラや落ち込み)、手足のしびれなどが起こることがあります。
男性ホルモンの働きを抑える治療では、性欲の低下、勃起障害、女性化乳房、筋肉量の減少、ほてりなどがみられることがあります。
がん細胞は、免疫の働きを抑える仕組みを利用して増殖していることがわかっています。免疫チェックポイント阻害薬はこの免疫抑制の仕組みに作用し、患者さん自身の免疫反応ががん細胞を攻撃できるように働きかける薬です。免疫反応が活性化されることでがんの増殖が抑える効果が期待されます。
代表的な薬剤にはペンブロリズマブ、アテゾリズマブ、イピリムマブなどがあります。投与方法は主に静脈注射で、薬剤によっては皮下注射で行われる場合もあります。治療効果が認められ、重篤な副作用がみられない場合には、継続して投与されます。
免疫チェックポイント阻害薬による副作用は、免疫反応が過剰に活性化することによって起こると考えられています。これらの副作用は「免疫関連有害事象(irAE)」と呼ばれます。
症状は多岐にわたり、かゆみや発疹などの皮膚症状のほか、肺炎、下痢、肝機能障害、腎機能障害、甲状腺機能異常、糖尿病などがみられることがあります。副作用を早期に発見するためには、定期的な外来受診や検査による経過観察が重要です。
医師、医学博士、総合内科専門医。都内の大学病院勤務を経て、現在はアメリカで研究中。医療関連の記事の執筆や監修、医療系動画監修、医療系コンテンツ制作など幅広く手がけている。研究の傍ら、医学の知識や医師の経験を活かし、患者や患者家族のためになるコンテンツ作成を目指している。
※❶~❹をクリックすると、
それぞれの詳しい説明が表示されます
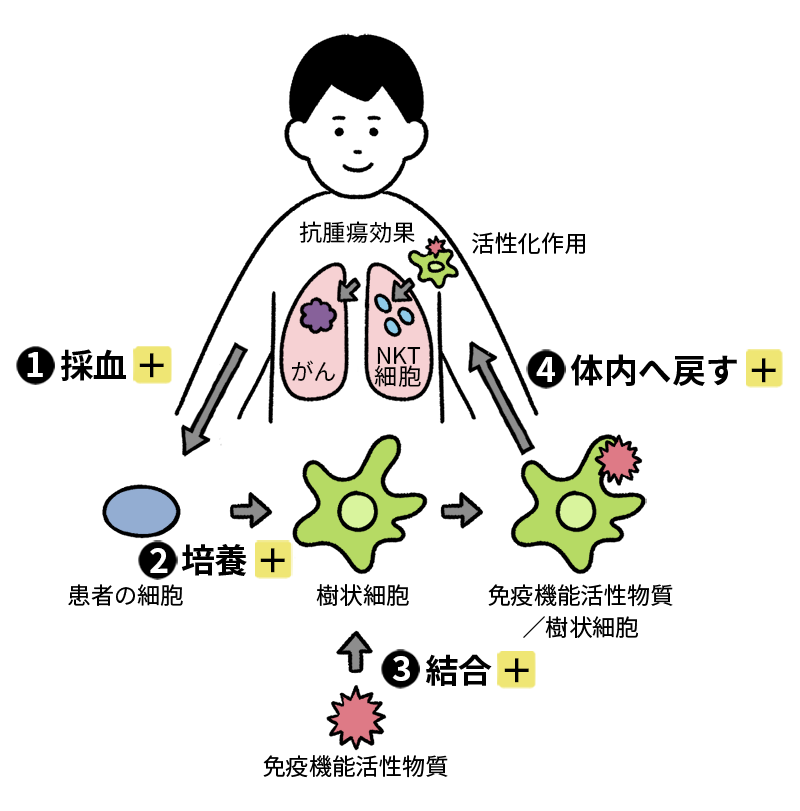
体内にある“免疫のリーダー”
NKT細胞を活性化して、
がん細胞を攻撃する
「NKT細胞(ナチュラルキラーT細胞)」を人工的に活性化し、免疫を高める治療法です。
NKT細胞は、敵(がん)の特徴を認識し、総攻撃することも、長期にわたって記憶することも可能。
ほかの免疫細胞が分業している仕事を、自身で行いつつ、ほかの免疫細胞に指示を出せるという、免疫のリーダー的役割を果たしています。
成分採血
提携医療機関に外来。受療適格性判断のための血液検査をおこなったのち、約1週間後に成分献血を実施します。
ベッドに横になった状態で、4~5時間かけて特定の成分だけを保存する方法で、日本赤十字での成分献血と同様の方法で行われます。
この採血した単核球(リンパ球、単球)の層を細胞培養施設に移送します。
培養
単核球層から単球(白血球の3~8%を占める白血球の成分の一種。感染に対する防衛の開始に重要な細胞のこと)を単離し、樹状細胞へ分化誘導します。
結合
分化誘導された樹状細胞は、未熟な状態です。
これを十分に成熟化させるために引き続き培養し、免疫活性化物質を添加してNKT細胞を活性化する細胞を作り上げます。
この技術は理研免疫再生医学の特許であり、RIKEN-NKT™において使用されています。
また、この免疫活性化物質は、GMP製造(医薬品の製造管理及び品質管理の基準)され、理研免疫再生医学が独占的権利を持っています。
これらの技術は、理研免疫再生医学と提携しているクリニックに提供されています。
体内に戻す
成分採血から2週間後に、NKT細胞を活性化するための細胞(目的細胞)が医療機関に戻されます。医療機関にて、-80℃以下で凍結保存し、患者様が外来したときに、皮下注射または静脈への点滴により体内に目的細胞を戻します。日帰りでの治療になります。

理研発のメディカルサイエンス企業である、株式会社理研免疫再生医学では、NKT細胞標的治療に必要な薬剤や培養方法などを開発して、提携医療機関や共同研究機関等との協力により、保険外診療としてNKT細胞標的治療技術を普及することに努めています。